Más allá de la Calprotectina: Cuando la remisión mucosa no coincide con la vida del paciente
El reto de los Patient-Reported Outcomes (PROs) frente a la evidencia objetiva de la endoscopia.
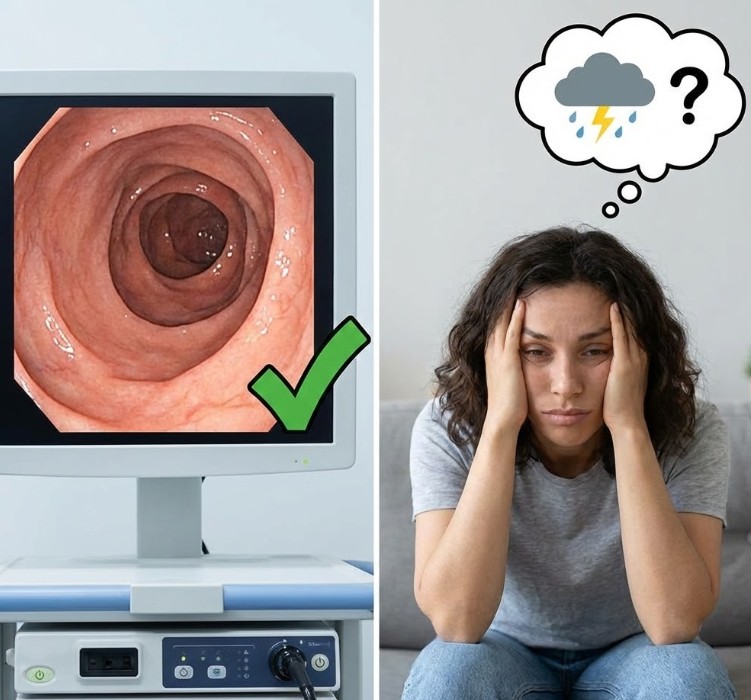
Como profesionales de la salud, hemos sido entrenados para perseguir objetivos tangibles. En el manejo de la Enfermedad de Crohn y la Colitis Ulcerosa, nuestro “santo grial” es el mucosal healing o curación mucosa. Celebramos cuando una colonoscopia muestra una mucosa íntegra, sin úlceras, y cuando los niveles de calprotectina fecal descienden a cifras de doble dígito. Sin embargo, en el consultorio, nos encontramos con una paradoja frecuente: un paciente con biomarcadores perfectos que, al ser interrogado, confiesa que su vida sigue pausada.
Debemos reconocer que la remisión profunda es un concepto tridimensional: biológico, endoscópico y humano. Cuando ignoramos la fatiga del paciente porque su PCR es normal, estamos fallando en la visión integral de la cronicidad. La fatiga en la EII es, quizás, el síntoma más subestimado; un cansancio que no se cura con el sueño y que tiene raíces tanto inmunológicas (citoquinas proinflamatorias persistentes) como psicosociales.
Humanizar nuestra práctica académica implica integrar herramientas como el cuestionario IBD-Disk en la rutina clínica. No para sustituir la endoscopia, sino para darle contexto. La verdadera excelencia clínica en 2026 no reside solo en saber cuándo escalar a una terapia biológica de última generación, sino en tener la sensibilidad de preguntar: “Tus estudios dicen que estás bien, pero ¿cómo está tu vida hoy?”. El éxito terapéutico debe medirse no solo por la ausencia de úlceras, sino por la recuperación de la autonomía del individuo.